Smerter og demens
Oplevelsen af smerter
Smerter defineres som en tilstand kendetegnet ved en ubehagelig sensorisk eller emotionel oplevelse, der kan sættes i forbindelse med en aktuel eller potentiel vævsskade.
Smerteoplevelse er subjektiv, og måden vi opfatter og udtrykker smerter på, er meget forskellig fra person til person og afhænger fx af faktorer som køn, personlighed, kultur, psykisk tilstand og tidligere erfaringer med smerter. Det gælder for mennesker med demens ligesom for alle andre. Som modellen herunder viser, er opfattelsen af smerte derfor ikke kun afhængig af vævsskade. Udgangspunktet for at forstå smerteoplevelsen er derfor den enkeltes egen oplevelse af smerten (figur 1).
Figur 1
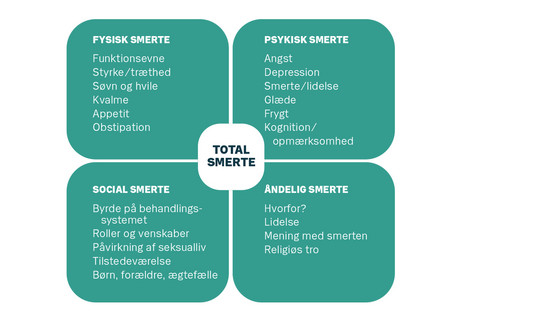
Smerter kan være svære at opdage og vurdere hos en person med demens, fordi vedkommende:
- har problemer med sproget
- har nedsat indsigt i sin sygdom
- kan have svært ved at tolke smerter
- kan glemme, hvad smerter er, og at det har gjort ondt
- kan opfatte smerter anderledes end andre
- udtrykker sig anderledes end mennesker uden kognitive vanskeligheder
- ikke rapporterer smerter til omsorgsgiverne
- har en anderledes smertetolerance end mennesker uden kognitive udfordringer.
Sådan identificerer og vurderer du smerter hos mennesker med demens
For at kunne vurdere om et menneske med demens har smerter, skal man være en omhyggelig og struktureret observatør. Først og fremmest skal man vurdere, om personen kan kommunikere tilstrækkeligt relevant verbalt til at kunne redegøre fyldestgørende for sine smerter. Forsøg under alle omstændigheder altid først at få personen til at give udtryk for sine smerter. Observér også altid for fysiske og adfærdsmæssige tegn på smerter (figur 2).
Figur 2
| Type | Symptomer |
|---|---|
| Autonome ændringer | Bleg, sveder, takypnø (hurtig vejrtrækning), ændret vejrtrækningsmønster, stigning i puls og/eller blodtryk |
| Ansigtsudtryk | Laver grimasser, skærer ansigt, rynker pande, kniber øjnene sammen, blinker hurtigt, løfter øjenbrynene |
| Kropsholdning/bevægelser | Motorisk urolig, ændring i mobilitet eller gang, stiv, anspændt/øget tonus, masserende og gnubbende bevægelser, rokkende bevægelser |
| Verbale udtryk | Sukker og stønner, gisper, klager og skælder ud, råber om hjælp, støjende vejrtrækning, udtrykker indimellem klart og tydeligt, at det gør ondt |
| Ændringer i den sociale adfærd | Modsætter sig pleje, søger eller afslår menneskelig kontakt, er på vagt, trækker sig væk |
| Ændringer i den mentale tilstand | Forvirret, irritabel, konfus, aggressiv, depressive symptomer, angst, hallucinationer |
| Ændringer i aktivitetsmønster | Nægter at spise, manglende appetit, vil ikke åbne munden, ændret søvnmønster eller døgnrytme, vandrer rastløs omkring |
Eksempler på ændringer i adfærd og andre tegn på smerter.
Identificering og vurdering af smerter hos personer, der kan kommunikere verbalt med omgivelserne
Personer med let til moderat demens vil ofte selv kunne fortælle, at de har ondt, men de giver måske ikke spontant udtryk for det. Spørg altid som det første ind til smerter og forsøg at få nogle oplysninger.
- Spørg, om personen har ondt (brug fx alternative ord for smerter)
- Spørg, om personen har ondt i hvile
- Spørg, om personen har ondt ved bevægelse
- Sig evt.: ”Vis mig, hvor det gør ondt”
- Læg mærke til ændringer i adfærd
- Læg mærke til ændringer i bevægelsesmønster
- Spørg pårørende om tidligere smertehistorie og smerteadfærd.
Hvis der er tvivl om, hvorvidt personen med demens kan fortælle fyldestgørende om sine smerter, kan personens egne udsagn suppleres med en VAS-skala, hvor tal fra 0-10 er suppleret med en farveskala (Fig 3)
Figur 3

Identificering og vurdering af smerter hos personer, der har stærkt nedsat evne til at kommunikere verbalt med omgivelserne
Nyopståede adfærdsændringer og psykiske symptomer som fx uro, omkringvandren, agitation og aggression kan opstå som følge af smerter hos personer der ikke er i stand til at kommunikere med ord og bør lede til en udredning for smerter.
Observationer af mulig smerteadfærd (se figur 2) bør lede til, at man undersøger:
- hvornår adfærden opstår
- i hvilke situationer, fx forflytninger
- om basale behov er opfyldt, fx sult, tørst og toiletbesøg
- Om der er tegn på anden sygdom, fx forstoppelse, tryksår og infektion.
Hvis der stadig er tvivl om, hvorvidt smerter er årsagen til den ændrede adfærd, kan der suppleres med et mere systematisk vurderingsredskab. Det mest brugte redskab i Danmark er MAI-10. Læs mere om MAI-10 her.
Smertelindrende omsorg og behandling
Smerteoplevelse afhænger af mange faktorer. Stress, angst, uro, træthed, tristhed, sult og tørst kan fx forstærke smerteoplevelsen, mens afslapning, ro og omsorg lindrer. Det gælder også for mennesker med demens.
Før eller sideløbende med at man igangsætter medicinsk smertestillende behandling, skal man derfor altid tilbyde smertelindrende omsorg og anden ikke-medicinsk behandling.
Hvad der virker bedst er individuelt og skal derfor skræddersyes til den enkelte, men her er en række eksempler:
- Omsorg, trøst og nærvær
- Samtale med præst eller psykolog
- God lejring og trykaflastning
- Afpasset fysisk aktivitet/træning
- Afledning og hyggestunder
- Tilpasning af temperatur, lys og lyd
- Musik
- Massage/afspænding
- Varme/kuldebehandlinger
- Akupunktur.
Medicinsk behandling
Behandling af smerter hos mennesker med demens følger overordnet set de samme retningslinjer som hos andre ældre.
Dog skal man være ekstra påpasselig med behandling med opioider (stærkt smertestillende medicin, morfin og lignende stoffer). Det bør kun anvendes som en meget begrænset del af den samlede smertebehandling, og virkning og bivirkning bør nøje overvåges.
Mennesker med demens kan få bivirkninger af selv ganske små opioiddoser. Man bør altid begynde med et opioidpræparat med kort halveringstid for at finde ud af, om personen tåler behandlingen. Man bør aldrig starte med opioid-plasterdispensering (smerteplaster), da halveringstiden er lang, og dosis derfor er svær at justere.

I guiden her kan du læse om, hvordan du vurderer og håndterer smerter hos mennesker med demens.

ABC Demens – smerter er målrettet sundhedspersonale, der arbejder i hjemmeplejen eller på plejehjem, og som skal lære at identificere smerter hos mennesker med demens.